Mycobacterium y bacterias acido- alcohol
El genero Mycobacterium esta formado por bacilos grampositivos, aerobios, inmóviles y no es esporulados, es decir que resisten a la decoloración con soluciones acidas débiles a fuertes gracias a las cadenas de ácidos mico licos intermedias o largas en su pared celular.
Todos los microorganismos acido- alcohol resistentes son bacterias con un crecimiento relativamente lento y necesitan un periodo de incubación de 2 a 7 días. En la actualidad se han identificado mas de 350 especies de bacterias acido- alcohol resistentes.
La bacteria se clasifica en el genero Mycobacterium en función de: 1 capacidad de acido alcohol resistente. 2 la presencia de ácidos mi cólicos con 70 o 90 átomos un elevado contenido de guanina mas citosina.
Las microbacterias poseen una pared celular compleja y ricas en lípidos responsable de muchas propiedades características de la bacteria. Las proteínas asociadas a la pared celular constituyen antígenos importantes a nivel biológico ya que estimula la respuesta inmunitaria celular del paciente. Las colonias de estas bacterias no están pigmentadas y tienen un color beis.
La clasificación de runyon de las MNT esta formada por cuatro grupos:
- Foto cromógenos de crecimiento lento: por ejemplo (mkansasii, m.marinum).
- Escoto cromógenos de crecimiento lento: (m.gordonae).
- Micobacterias no pigmentadas de crecimiento lento: (m.avium, m.intracellulare).
- Micobacterias de crecimiento rápido: (m.furtuitum, m.chelonae, m.abscessus, m.mucugenicum)
- 1: los indicios radiológicos de la enfermedad pulmonar.
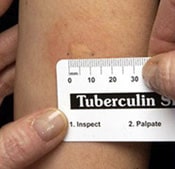
- 2: los resultados positivos en la prueba de reactividad cutánea.
- 3: la detección en el laboratorio de microbacterias al microscopio o en cultivos.
· MICROBACTERIUM LEPRAE
La causa la lepra, esta lepra fue descrita hace muchos años atrás, es decir que se encuentra desde los años 600 A.C, esta lepra ya se veía en las civilizaciones antiguas de china, Egipto e india y actualmente el número de casos ha disminuido, debido a que se encuentra ahora con acceso a fármacos y hospitales, actualmente el 90% de lo casos registrados se encuentran en Brasil, Madagascar, Mozambique, Tanzania y Nepal.
La lepra se transmite por contacto de persona a persona , no se conoce con exactitud la vía de infección pero se cree que es por inhalación de las gotitas en aerosol que se expulsan al momento de toser o hablar o a través del contacto de las secreciones o exudados de las heridas que se producen en la lepra, una de las características es que la multiplicación de estas bacterias es muy lenta y el periodo de incubación es prolongado y los síntomas se desarrollan después hasta 20 años después de la infección
Es importante saber que contamos con 2 tipos de lepra:
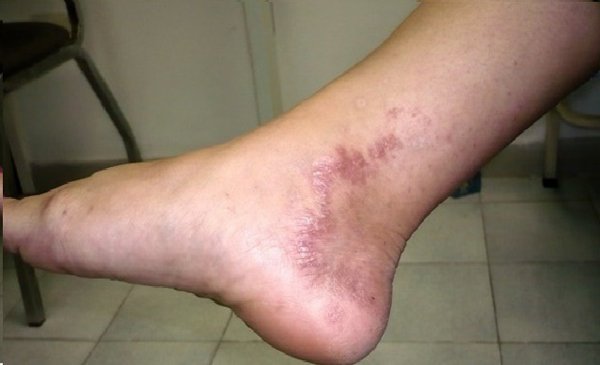
Una que es la lepra tuberculoide: también recibe el nombre de enfermedad de hanse pausibacilar, se caracteriza por presenta maculas cutáneas hipo pigmentadas , y se diagnostica por las pruebas cutáneas al antígeno mico bacteriano
Lepra lepromatoso: enfermedad de Hanse multibacilar : vemos que esta lepra lepromatosa está asociada a lo que son lesiones cutáneas desfigurantes donde podemos ver la presencia de nódulos, placas , la dermis que se encuentra engrosada , existe incluso afección a a nivel de la mucosa nasal
Otra de sus características de este tipo de lepra lepromatosa se describe las fascias leonina, esto se dice porque lo comparan las lesiones deformantes producen el aspecto de la cara de un león.
·
D DIAGNOSTICO
Baciloscopia de las lesiones de la piel, vemos una gran cantidad de bacterias que se encuentran en los macrófagos dérmicos y en las células de Schwann de los nervios periféricos.
DIAGNOSTICO DIFERENCIAL
Lesmania visceral, se ve en la piel unos nódulos
· TRATAMIENTO
Existen dos:
Lepra tuberculoide: en donde se utiliza rifampicina y dapsona, esto durante 6 meses
Lepra lepromatosa: rifampicina, clofazimina y dapsona y el tratamiento es prolongado por lo menos 12 meses



Nenhum comentário:
Postar um comentário